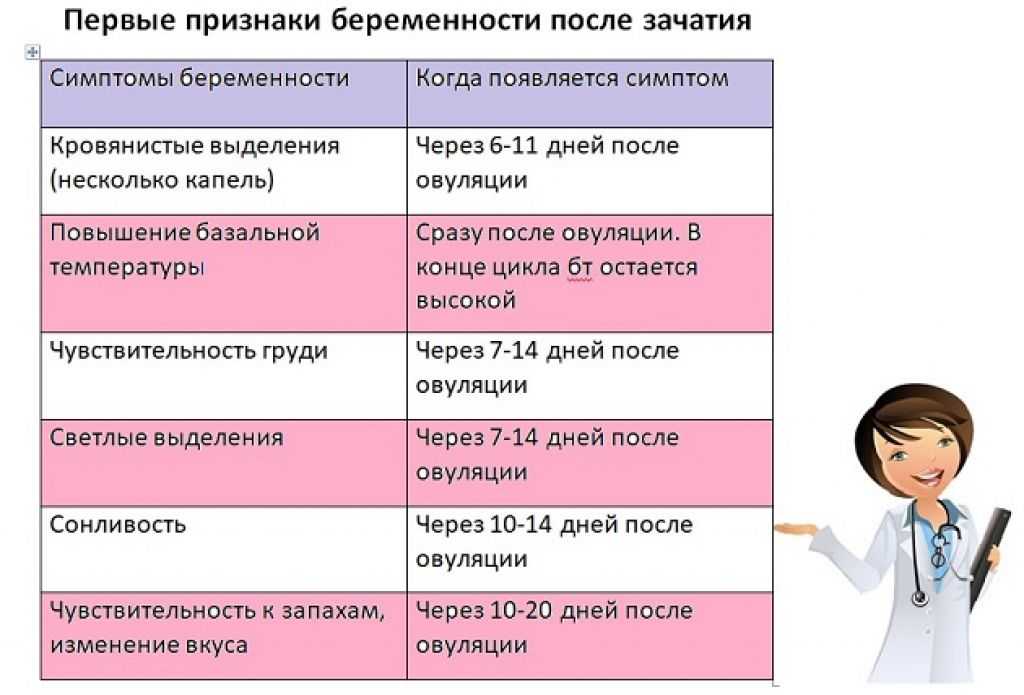
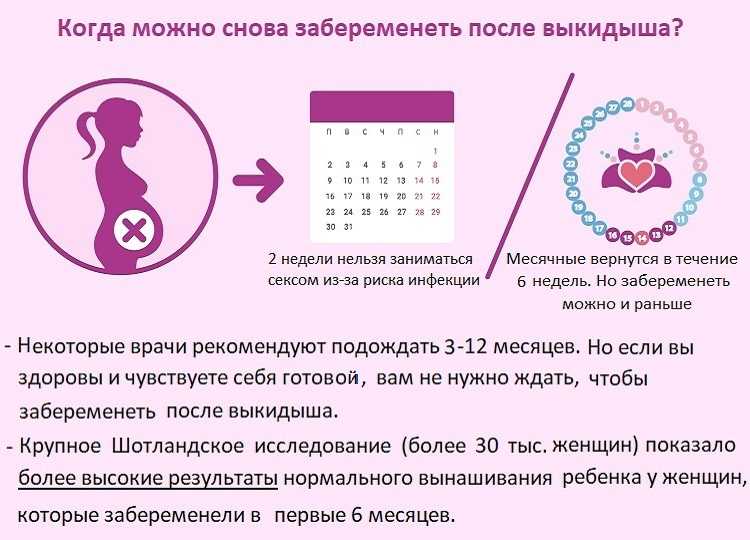
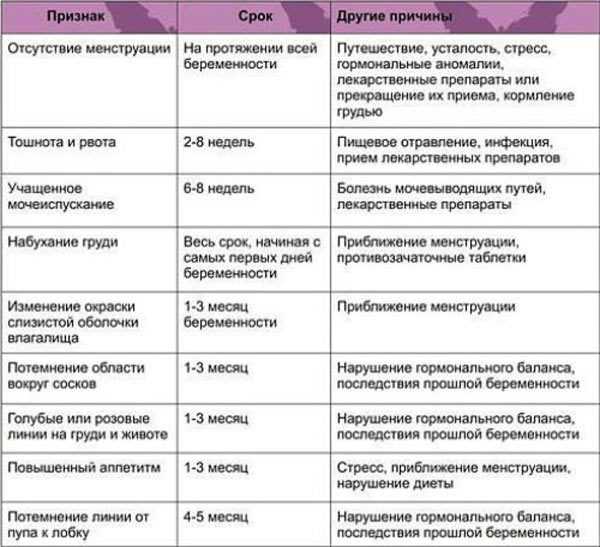
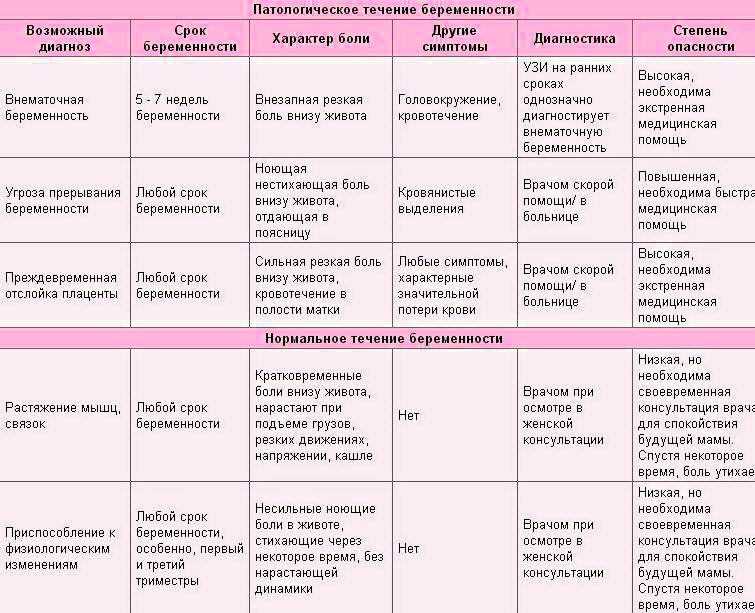
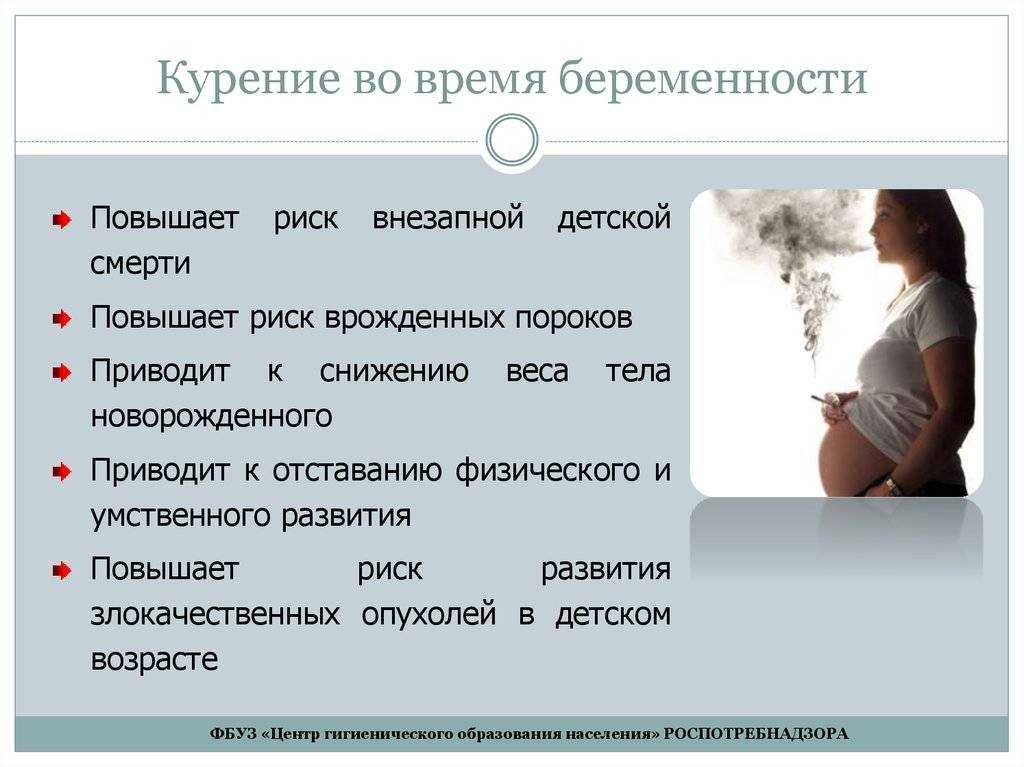
Адаптация матери к беременности
Изменение гормонального фона, направленное на сохранение беременности, оказывает влияние на все системы органов, виды обмена. Вынашивание малыша — это естественное состояние, и чаще женский организм приспосабливается к возросшей нагрузке, напоминая о беременности лишь характерными симптомами: головокружение, частый пульс, изменение показателей артериального давления, отечность.
Что же происходит в норме? Увеличивается объем циркулирующей крови, повышается сердечный выброс, увеличиваясь на 15% уже в 1 триместре и на 50% к 32 неделе. Сначала этот механизм реализуется за счет увеличения частоты сердечных сокращений (или ЧСС), затем происходит физиологическое увеличение камер. Наличие врожденных или приобретенных пороков нарушает процесс адаптации. Сердце не справляется с возросшей нагрузкой, начинает страдать маточно-плацентарный кровоток.
Особый гормональный фон влияет и на систему крови:
-
возникает естественное состояние гиперкоагуляции;
-
увеличивается объем плазмы;
-
снижается уровень транспортных белков-альбуминов.
Эти физиологические особенности на фоне повышенной активности почек могут сыграть и против женщины, повышая риск тромбообразования, нарушая фармакокинетику лекарственных препаратов.
А что помогает приспособиться к изменению состояния? Под действием высокого уровня эстрогенов, прогестерона, оксида азота и других веществ возникает системное расширение сосудов (вазодилатация). Уже в 1 триместре ЧСС возрастает на 15-20 ударов в минуту. За счет этого через камеры сердца за каждую минут проходит еще больше крови, а значит больше кислорода и питательных веществ попадает на периферию.
Артериальное давление снижается на 5-15 мм. рт. ст. в 1 триместре, остается достаточно стабильным во 2 триместре и может несколько вырасти в 3 триместре, в норме достигая своего «добеременного» значения или повышаясь на 10-15 мм. рт. ст. от обычного. Сердечная мышца при нормальной беременности на треть увеличивается в объеме (физиологическая гипертрофия), но почти сразу после родов возвращается к исходному состоянию.
Объем циркулирующей крови (или ОЦК) начинает увеличиваться уже на ранних сроках, достигая максимума к 3 триместру. В норме он снижается лишь после родов. Но у женщин с ССЗ могут развиваться отеки. После родов жидкость начинает поступать из ткани в сосудистое русло, ОЦК растет, возникает вероятность сердечной недостаточности, отека легких. Такое состояние угрожает жизни матери. Да и сами роды несут повышенную нагрузку на женский организм: в 1 периоде потребление кислорода увеличивается на треть, во втором — на 80%, а во время потуг — на 150%.
Послеродовый период тоже может представлять опасность для женщин с ССЗ. Увеличивается приток крови к сердцу, матка сокращается, а кровь становится более вязкой. На 3-4 день после родов может возникнуть сердечная недостаточность.
Почему беременные женщины становятся рассеянными?
Пока нет чёткого ответа, почему беременность делает женщину рассеянной. Исследования
этого вопроса пока не дали точных выводов. К тому же, одни исследования выявляют
вербальные (речевые) затруднения и подтверждают плохую память у беременных,
а тесты на интеллект дают обратные результаты. Согласно им, беременные женщины
интеллектуально не уступают небеременным.
Но, есть ещё один интересный момент, связанный с этой темой. Проведённые тесты
на предмет того, как сами женщины оценивают свои умственные способности, показали,
что беременные женщины, в большинстве случаев, склонны недооценивать свой интеллект.
Будущие мамы оценивают свои способности ниже, чем оценивали их до беременности,
хотя, по факту, их показатели интеллекта и тогда и сейчас остались на одном
уровне.
Получается, что женщина во время беременности не глупее других женщин. И то,
что она уверена в обратном — это лишь её собственное неверное предубеждение.
Диагностика и лечение
Диагноз «астенический невроз» устанавливает невролог. Врач собирает анамнез жизни и болезни пациента, учитывает жалобы.
Особенность постановки данного диагноза заключается в характере симптомов: они достаточно неспецифичны и могут сопровождать множество расстройств. Поэтому обязательно проводится дифференциальная (то есть сравнительная) диагностика неврастении с депрессивными состояниями, ипохондрией, астении в рамках шизофренического расстройства.
Обязательно исключается присутствие органических патологий, при которых неврастения может являться одним из симптомов: опухоли ГМ, нейроинфекции, а также травмы черепа. Для этого используют объективные методы обследования:
- МРТ, КТ, другие инструментальные методы;
- анализ крови, мочи;
- бактериологические анализы;
- консультации узких специалистов.
Если неврастения развивается как отдельное расстройство, ее симптомы отчетливо выражены. Когда же это проявления основного заболевания, признаки уходят на второй план.
Для определения наличия астенического состояния применяется «Шкала астенического состояния», являющаяся вариацией MMPI – Миннесотского многомерного личностного перечня.
Терапию расстройства начинают с определения его причины и устранения травмирующего фактора. Важным, одним из первостепенных мероприятий является налаживание режима дня пациента:
- установление правильного режима труда и отдыха;
- создание благополучного микроклимата внутри семьи;
- спокойная, располагающая обстановка на работе;
- полноценное питание, обогащенное витаминами;
- умеренные физические нагрузки;
- прогулки на свежем воздухе;
- по возможности смена обстановки;
- обязательно обеспечение полноценного сна.
Едва ли можно переоценить значение правильного режима дня и благополучной обстановки вокруг пациента. Положительный психологический климат и рациональное распределение нагрузки позволят гармонизировать состояние нервной системы, восстановить равновесие между процессами возбуждения и торможения.
Медикаментозное лечение допускается с назначения врачей. Прописывают общеукрепляющие средства для поднятия тонуса организма:
- гопантеновая кислота;
- глицерофосфат кальция;
- препараты железа;
- кофеин;
- боярышник, валериана, пустырник – для поддержания сердечно-сосудистой системы;
- препараты брома – бромкамфора. Она эффективна при доминировании процесса возбуждения в ЦНС, усиливает тормозные процессы, позволяя уравновесить возбуждение и торможение, снижая повышенную возбудимость. Улучшает сон, восстанавливает его структуру.
Из психотропных средств используют:
- транквилизаторы (при повышенной возбудимости) – «Нитразепам»
- снотворные (при расстройствах сна);
- ноотропы (в гипостенической фазе) – улучшают обменные процессы в мозге, активизируют нейронные связи;
- транквилизаторы в небольших дозах при гипостении – «Диазепам» (для снятия мышечного и эмоционального напряжения, нормализации сна);
- «Тиоридазин» – препарат из группы нейролептиков. В малых дозах проявляет себя как антидепрессант, стимулируя работу нервной системы. В данном качестве применяется в гипостенической фазе. Большие дозы «Тиоридазина» оказывают седативное воздействие, назначаются в гиперстенической фазе неврастении.
Для поднятия тонуса рекомендуется пить чаи на основе женьшеня, китайского лимонника, корня аралии маньчжурской.
Назначают физиотерапевтическое лечение:
- массаж;
- рефлексотерапия;
- электросон;
- ароматерапия.
Следует отметить потенциальные риски, возникающие при использовании психотропных препаратов без назначения врача. Возможны побочные явления как со стороны внутренних органов, так и ЦНС. Например, самолечение фенобарбиталом приводит к развитию брадикардии, снижению давления, усиливает головные боли и головокружение, угнетает дыхательный центр и провоцирует сонливость, повышает нервозность, развивает тревогу.
Главным методом лечения неврастенических состояний является психотерапия. Предпочтение отдается рациональной психотерапии и аутотренингам. Психотерапевтические методы помогают осознать больному, что его состояние вызвано реально существующими причинами. Это не просто лень или неумение держать себя в руках, а результат травмирующего опыта, который можно проработать и избавиться от проблемы, таким образом, нормализовав свое состояние и взаимоотношения с социумом.
Аутотренинг – инструмент первой помощи. Он позволяет настроиться на «нужную волну», помочь себе самостоятельно в трудной эмоциональной ситуации.
В целом, только комплексное лечение, объединяющее психотерапию, фармакотерапию и правильный режим дня, позволяют избавиться от неврастении.
Как рассчитываются декретные выплаты
Размер декретных выплат зависит от зарплаты работника за полные два года до родов. Например, если женщина уходит в отпуск по беременности и родам или по уходу за ребенком в 2020 году, в расчет пособия берутся 2018 и 2019.
Чтобы определить размер пособий, рассчитывают средний дневной заработок женщины за 2 года. Для этого сумму всей заработной платы делят на 730 (количество дней).
Например, средняя зарплата сотрудницы составляет 36 000 рублей. Ее средний дневной заработок такой:
36 000 × 24 : 730 = 1183,56 руб.
Этот расчет — стандартный. Следует учитывать, что:
- количество дней за 2 года составит 730 в общих случаях, если же один из учитываемых год — високосный, количество дней составит 731, и, соответственно, 732 дня, если оба года были високосными;
- средний заработок не должен быть менее минимального;
- если сотрудница имеет общий стаж работы меньше 6 месяцев, пособие рассчитывается из установленного МРОТ;
- в регионах, где заработная плата начисляется с применением районного коэффициента, он включается в минимальный размер пособия.
К расчетам принимаются сведения о заработке за два прошедших года, на который начисляли страховые взносы в ФСС
Если работник из двух расчетных лет проработал всего 1 год, полтора или месяц — не важно, все равно в расчет берутся все дни
Какие выплаты не входят в расчет декретных:
- периоды болезни, оплаченные по больничному листу;
- освобождение от труда в связи с необходимостью ухаживать за ребенком-инвалидом, если оно оплачивалось;
- период больничного по беременности и родам;
- отпуск по уходу за ребенком, если он выпал на соответствующие даты и другие периоды.
Порядок расчета пособия по БиР
Конкретный размер пособия по БиР определяется по количеству дней в отпуске. Обычно это 140 дней, но бывают и исключения:
| Основание | Дней до родов | Дней после | Общее количество дней |
| Беременность и роды без осложнений | 70 | 70 | 140 |
| Многоплодная беременность (двойня, тройня и больше детей) | 84 | 110 | 194 |
| Роды с осложнениями | 70 | 86 | 156 |
| Усыновление ребенка до 3 месяцев | — | 70 со дня его рождения | Индивидуально |
| Усыновление 2 и более детей | — | 110 | Индивидуально |
Размер пособия по беременности и родам — 100% средней зарплаты. Правило действует с начала 2011 года. Средний дневной заработок умножают на 140, 156 или 194 — количество дней, указанных в больничном. Например, средняя зарплата сотрудницы составляет 43 тыс. руб. Она уходит в отпуск в ожидании двойни. Расчет пособия для нее такой:
43 000 × 24 : 730 × 194, или 1032000 : 730 × 194 = 274257 руб.
Полученная сумма — те деньги, что женщина получает на больничном по беременности и родам с двойней.
Если женщина за 2 предыдущих года, предшествующих отпуску по БиР, не имела заработка или он был ниже минимального размера оплаты труда, то ее средний заработок для расчета пособия принимается равным МРОТ, установленному на день наступления отпуска.
Расчет выплат по уходу до полутора лет
Ежемесячное страховое пособие по уходу за ребенком в большинстве случаев составляет 40% от среднемесячной зарплаты. Формула расчета: средний заработок умножается на 30,4, что соответствует среднему количеству дней в месяцах, затем на коэффициент 0,4 (это 40%).
Например, женщина получала в среднем 25 000 рублей в месяц. Рассчитываем пособие по формуле:
(25 000 × 24) : 730 × 30,4 × 0,4, или 600 000 : 730 × 30,4 × 0,4 = 9994,52 руб.
Исключение: матери на государственной службе. Все периоды, когда женщина болела, оплачиваются ей в размере 100%. Они полностью входят в расчеты. При этом их доход не облагается страховыми взносами. Норма права распространяется на женщин, служащих по контракту, и матерей и отцов, являющихся сотрудниками:
- уголовно-исполнительной системы;
- МЧС;
- полиции;
- таможенных служб.
Матерям-представительницам этих служб выплачивается максимальный гарантированный размер пособия. В 2018 году он составляет 13 109 рублей. Учитывается увеличение этой суммы на районные коэффициенты.
Если женщина работала у нескольких работодателей, которые производили страховые отчисления, она может оформить пособие по нескольким местам работы. На руки она будет получать деньги по одному из них.
Гиперстеническая форма неврастении
Основные признаки:
- возбудимость и раздражительность;
- низкая работоспособность за счет невнимательности;
- сон поверхностный, прерывистый.
Данный вид расстройства, в первую очередь, определяется повышенной возбудимостью с преимущественной раздражительностью. Больного способно привести в раздражение что угодно: посторонний звук (капающая вода, колебание форточки, тиканье часов, скрип дверей), разговоры, любое движение, собрание людей. Легкая «воспламеняемость» передается на окружающих. Больные часто беспочвенно кричат на близких, коллег, оскорбляют, не задумавшись, быстро теряют самообладание, зачастую им бывает трудно сдерживать себя.
Наблюдается снижение работоспособности. Но связано это не с переутомлением, а с ослаблением концентрации внимания. Больному сложно сосредоточиться на объекте
Он становится рассеянным, несобранным, неспособен длительное время фокусировать внимание на нужном объекте или процессе
Пациенту сложно проследить мысль собеседника, дочитать текст, прослушать лекцию и до конца вникнуть в ее смысл. Немного поработав, он отвлекается, переключается на другую деятельность, что вынуждает тратить большое количество времени впустую. В результате продуктивность неврастеника очень низкая.
Сон – с затрудненным засыпанием. Во время сна просыпается, затем снова засыпает, цикл повторяется несколько раз за ночь. Такая цикличность носит название кивающего сна. Возникают яркие сновидения с картинками прожитого дня. С утра больной встает с трудом, разбитый, с «тяжелой» головой. Уже сразу после пробуждения ощущает усталость, обессиленность, раздражительность, подавленность. Симптомы «отпускают» только к вечеру.
Головная боль носит особый, многообразный характер. Описывается как стягивающая, давящая, покалывающая, возникает ощущение несвежей головы. Она сопровождается звоном или шумом в ушах, головокружением с чувством неустойчивости. При поворотах — иррадиирует в позвоночник, туловище, конечности. Болевые ощущения усиливаются с умственным напряжением, при проезде в транспорте, изменении погоды. Интенсифицируются во время касаний к голове, расчесывании волос.
Почему у беременных ухудшается память
Невнимательность и беременность – в общем-то, неразлучные спутники. Но почему так странно работает мозг во время беременности? Существуют причины рассеянности, имеющие научное подтверждение.
![]()
Ученые Днепропетровской медицинской академии исследовали 30 женщин, наблюдая за ними в процессе беременности и после кесарева сечения. Выводы были сделаны следующие.
Беременность и память действительно связаны особым образом, и большую роль здесь играют 2 гормона: эстрадиол и прогестерон. Их уровень неуклонно растет по мере развития плода, достигая огромных значений примерно к -42 неделе. Плохая память связана с увеличением концентрации в крови женщины этих гормонов – шутка ли, в организме беременной их в тысячи раз больше, чем в норме у «обычного» человека!
Кроме этих показателей, ученые исследовали и другие. В частности, уровень концентрации сывороточного железа, гемоглобина. Оказалось, что их уровень не изменяется вовсе либо снижается по мере приближения родов. Только эстрадиол и прогестерон значительно «вырываются вперед».
Отсюда – ухудшение когнитивных функций. Термин «когнитивные» объединяет следующие функции:
- способность запоминать и воспроизводить информацию;
- способность воспринимать речь;
- скорость протекания мыслительных реакций.
Женщины в шутку говорят о себе: «Я стала словно какой-то тупой», удивляясь странным переменам. А между тем в этом явлении нет ничего непонятного: таким образом организм «отметает» все «ненужные» задачи, заставляя женщину сосредоточиться на концентрации перед главной: предстоящим рождением ребенка. Но не стоит сильно переживать: память не пропала навсегда, скоро все восстановится.
Как избавиться от волос на теле при беременности
Если вы не желаете рисковать своим здоровьем и ребеночком, проводите депиляцию бритвенным станком, либо специальным кремом. Эти способы считаются наиболее щадящими, они не причиняют вреда беременным. Удалять волосы кремом или бритвой разрешено на любых сроках гестации.
Достоинства депиляции:
- Безвредность для плода.
- Безболезненность для матери.
- Доступность применяемых средств.
- Отсутствие побочных эффектов.
Недостатков депиляция станком или кремом имеет мало. Это быстрый рост сбритых волосин, риск врастания волос при неправильном проведении бритья и раздражение деликатной области тела.
Минимизировать дискомфорт поможет теплый душ, который распаривает тело и подготавливает волосистую поверхность к процедуре, а также использование женских станков и кремов с успокаивающим эффектом.
Гипертрихоз при беременности – явление временное. Если запастись терпением, эту неприятность можно пережить до родов и затем ухаживать за телом любым современным способом. Но если вы не желаете мириться с «лохматостью», выбирайте только щадящие методы и будьте красивы и ухожены даже в интересном положении.
https://youtube.com/watch?v=kEKq4DH_mDI
Post Views:
92