Год
В этом возрасте педиатр оценивает физическое и психическое развитие ребенка и на этом основании направляет на необходимые осмотры специалистов и анализов.
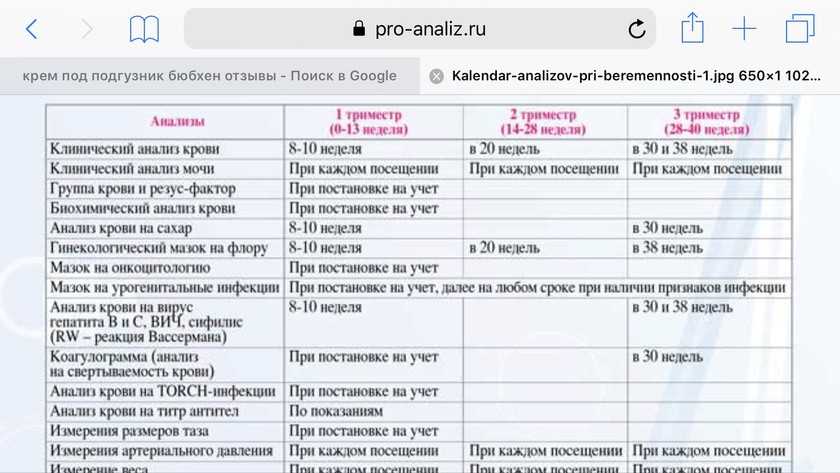
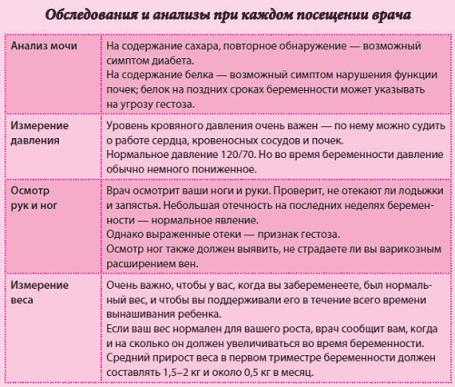
Кроме общего анализа крови, нужно сдать общий анализ мочи, чтобы не пропустить скрыто протекающие мочевые инфекции. Они могут не проявляться внешне, а ребенок еще не может объяснить, если ему дискомфортно
Также важно пройти осмотр у других специалистов.
Травматолог-ортопед определяет готовность к ходьбе и развитие мускулатуры. Еще раз осматривает, чтобы не пропустить дисплазию тазобедренного сустава. А также смотрит правильность постановки стопы и рассказывает, какая нужна обувь для начала ходьбы.
Невролог оценивает психомоторное развитие ребенка
Для этого он осматривает родничок, измеряет окружность головы, проверяет рефлексы малыша, обращает внимание на то, как ребенок стоит и сидит, как реагирует на чужих людей. Также врач оценивает развитие речи, хотя бы со слов родителей.
Офтальмолог смотрит глазное дно, определяет запас зрения, может дать первые рекомендации и прогнозы по развитию близорукости или других заболеваний глаз.
Хирург осматривает живот малыша, чтобы исключить возможную грыжу. У мальчиков — на правильное расположение яичек, они должны уже опуститься в мошонку. Если этого не произошло, может потребоваться оперативное лечение.
Все нормы у детей достаточно условны, не надо бояться, если ребенок не всегда соответствует показателям в таблице. Врачи оценивают развитие ребенка в целом, а не по отдельным показателям.
По словам Аванесян, в год ребенок должен понимать обращенную речь и выполнять простые просьбы: подойди, дай, положи. Также важен хороший глазной контакт, при общении ребенок должен смотреть в глаза. Важный признак адекватного психического развития — ребенок прослеживает ваш взгляд, когда что-то показывает сам или когда что-то показывают взрослые.
Польза для беременных
Во время беременности сложно найти лекарства, которые не оказывали бы тератогенного действия на плод, особенно это актуально на ранних сроках вынашивания. А иммунитет женщины, ожидающей появления на свет ребенка, ослаблен, и заболеть можно в любой момент
И в свете этого женщинам рекомендуется обратить внимание на доступную и полезную клюкву
Красные ягоды богаты витамином С, кальцием, магнием, фосфором, натрием и многими другими витаминными и минеральными веществами, которые считаются важными для женщин в «положении». Наряду с богатым химическим составом, ягоды имеют низкую калорийность, и в 100 граммах продукта содержится всего лишь 28 кКал, а потому продукт допустим при любом исходном весе женщины, он ни в коей мере не способствует патологической прибавке массы тела.
Клюква богата фолиевой кислотой. Это вещество широко применяется для профилактики врожденных аномалий развития центральной нервной системы малыша. Нехватка фолиевой кислоты может привести к формированию дефектов нервной трубки плода, что чревато гидроцефалией или микроцефалией, а также другими пороками спинного и головного мозга, многие из которых несовместимы с жизнью.
Необычный и характерный кисло-сладкий вкус ягод помогает справиться с тошнотой при токсикозе на ранних сроках беременности. Всего несколько красных ягод эффективно снимают приступ тошноты и улучшают самочувствие будущей мамы. Употребление клюквы помогает наладить нормальное функционирование органов пищеварения, кишечника, и это свойство продукта беременными может использоваться для профилактики запоров и геморроя.
Применение клюквы положительно сказывается на состоянии кровеносных сосудов. Химический состав ягод эффективно укрепляет стенки сосудов и улучшает их эластичность. Нормальное состояние сосудов — залог того, что у женщины не возникнет проблем с кровообращением в столь ответственный период жизни, а малыш будет получать все необходимое посредством маточно-плацентарного кровотока.
Считается, что клюква укрепляющим образом воздействует на состояние иммунитета. Его с первых недель подавляет действие прогестерона — этот механизм предусмотрен для сохранения жизни развивающемуся плоду. Но ослабленный иммунитет не может дать полной защиты от вирусов, бактерий, грибков, и беременная становится более уязвимой перед угрозой простудиться и заболеть. Если же уберечься от недуга не удалось, то опять же стоит обратиться к клюкве — ягоды пригодны для приготовления питья от повышенной температуры при простуде и гриппе.
Клюква полезна для тех, кто страдает от приступов гипертонии. Она помогает снизить уровень кровяного давления и стабилизировать общее состояние. Издавна клюква известна и как натуральное мочегонное средство, которое можно применять при циститах, пиелонефрите, от отеков во второй половине беременности. Для организма столь мягкое мочегонное действие будет только полезным.
В целом употребление клюквы в период беременности приветствуют и врачи, и специалисты в области народной медицины. Но все-таки ягода имеет свои особенности и даже противопоказания.
Как определяется степень тяжести COVID-19
! Легкое течение
— температура < 38 °C, кашель, слабость, боли в горле;
— частота дыхания ≤ 22;
— сатурация ≥ 95%.
! Среднетяжелое течение
— температура > 38 °C
— частота дыхания > 22/мин
— одышка при физических нагрузках
— изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
— уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
— частота дыхания > 30/мин
— сатурация ≤ 93%
— нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
— объем поражения легких значительный или субтотальный (КТ 3-4)
— снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* сатурация < 95%;
* температура ≥ 38 °C;
* частота дыхания > 22;
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* старше 65 лет;
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача «скорой». Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.
Почему нужны регулярные осмотры
Даже если ребенок здоров на вид и нормально развивается, у него могут быть скрытые заболевания. Профилактические осмотры направлены на их обнаружение на ранней стадии и определяются приказом Минздрава РФ.
Важно обнаружить патологический процесс как можно раньше, так лечение будет менее травматичным, а прогноз на выздоровление лучше. Например, травматолог-ортопед часто осматривает каждого ребенка на первом году жизни, чтобы не пропустить дисплазию тазобедренного сустава
Это серьезная патология, которую сложно заметить у малыша без осмотра специалиста и УЗИ. Но если в первые месяцы жизни она лечится ограничением подвижности с помощью гипсования или шины, то в более старшем возрасте может потребоваться серьезная операция и длительное восстановление.
Что это такое
Омега-3 — это одна из жирных кислот — основного компонента животных и растительных жиров. Представить ее можно как длинную гусеницу, где каждый членик — атом углерода. Если этот атом углерода полностью облеплен атомами водорода его называют насыщенным, а если частично — ненасыщенным. По этому принципу жирные кислоты делят на насыщенные, полиненасыщенные и мононенасыщенные.
Соответственно, у насыщенных кислот все атомы углерода максимально заполнены водородом. В основном это животные жиры, им свойственно твердеть при остывании.
«Лучше ограничить количество этих жиров в рационе — считает кардиолог одной московской клиники. Они повышают уровень липопротеидов низкой плотности — „плохого“ холестерина, что может увеличить риск сердечно-сосудистых заболеваний».
У мононенасыщенных не заполнены только два атома углерода и в результате между ними образуются двойные связи в тех местах, где мог быть водород. А у полиненасыщенных жирных кислот таких участков много. Жиры с этими кислотами обычно жидкие.
«Они выполняют в организме человека множество функций: регулируют липидный обмен, оказывают противовоспалительное действие, благоприятно влияют на течение беременности и т. д.», — говорит кандидат медицинских наук, кардиолог и диетолог GMS Clinic Наталья Поленова.
Омега-3 (иногда обозначают ω-3) — это группа полиненасыщенных жирных кислот. Эти кислоты не синтезируются в организме человека и должны поступать с пищей. Их много в лососе, скумбрии, сельди, семенах и масле льна.
Раньше считалось, что омега-3 снижают риск сердечно-сосудистых заболеваний и улучшают работу мозга. Но после проведенных исследований выяснилось, что дополнительный прием БАД с омега-3 не влияет на риск развития болезней сердца из-за низкого содержания в них этих кислот. Для появления клинически значимого эффекта их концентрация должна быть не меньше 1 грамма, а это может привести к неприятным побочным эффектам, начиная от отрыжки, заканчивая носовыми кровотечениями. Существуют лекарства содержащие до 4 грамм омега-3 жирных кислот, но они применяются только под присмотром врачей, так как могут вызвать побочные эффекты. Например, внутреннее кровотечение при совместном применении с аспирином или варфарином.
Рекомендации Американского колледжа акушерства и гинекологии (American College of Obstetrics and Gynecology
Риски преэклампсии высокой степени:
- первая беременность;
- преэклампсия в предыдущую беременность;
- гипертония или хронические почечные заболевания;
- тромбофиллия в анамнезе;
- многоплодная беременность;
- ЭКО;
- cемейная история преэклампсии;
- диабет 1 и 2 типа;
- ожирение;
- СКВ, АФС;
- возраст старше 40 лет.
Для указанной выше группы рекомендованы малые дозы аспирина, если у пациента хотя бы первый фактор риска.
Риски преэклампсии средней степени:
- Первая беременность.
- Ожирение (ИМТ>30).
- Семейная история преэклампсии (мать или сестра).
- Афро-американская раса.
- Низкий социоэкономический статус.
- Возраст более 35 лет.
- Низкий вес при рождении самой женщины (иные тяжелые осложнения в анамнезе), интервал между беременностями более 10 лет.
Для указанной выше группы малые дозы аспирина показаны, если у пациентки несколько факторов риска.
Для женщин с историей ранней преэклампсии, преждевременными родами до 34 недель или преэклампсией в предыдущую беременность, рекомендуется назначение малых доз аспирина (60-80mg), начиная со сроков, ближе к концу первого триместра.
Противопоказания для назначения аспирина:
- аллергия на препарат;
- язва желудка;
- история недавнего желудочно-кишечного кровотечения, черепно-мозгового кровоизлияния;
- заболевания крови (гемофилия и т. д), тяжелая тромбоцитопения (тромбоциты менее 30×10 в 6ст\л);
- тяжелое заболевания печени с коагулопатией.
Как перестраивается работа вашего организма?
Изменения происходят практически во всех органах и системах. Мы поговорим о тех, сбой в работе которых может нанести вред малышу и/или привести к ухудшению вашего самочувствия.
Сердце и сосуды
• Увеличивается частота сердечных сокращений и объем крови, двигающейся по сосудам — для обеспечения всем необходимым матери, матки и плаценты. Изменения повышают нагрузку на сердце и сосуды беременной.
• Под воздействием прогестерона (гормона беременности) расслабляются как мышцы матки, так и стенки сосудов — создаются условия для замедления тока крови.
• По мере роста, матка давит на сосуды малого таза, уменьшая отток крови по венам, по которым она возвращается от ног — частая причина варикозного расширения вен.
![]()
Органы дыхания
Вы дышите интенсивнее, что необходимо для обеспечения более быстрого обмена кислорода и углекислого газа в легких при увеличившемся объеме крови. Чем это чревато? Воздух задерживается, ведя к излишнему растяжению и изменению формы (деформации) легочной ткани, наоборот, ухудшая поступление кислорода в кровь.
В третьем триместре малыш быстро растет и поднимает диафрагму (мышцу, разделяющую брюшную и грудную полость), которая давит на легкие.
Органы пищеварения
Прогестерон расслабляет мышцы матки, чтобы удержать малыша внутри, но он также ослабляет мышцы кишечника и желудка — появляется склонность к запорам и изжоге.
Увеличивается нагрузка на печень, поскольку она перерабатывает как продукты жизнедеятельности будущей мамы, так и плода. Меняются вкусовые ощущения и/или возникает отвращение к некоторым продуктам.
Кости и мышцы
Усиливается поясничный прогиб кпереди, что может приводить к возникновению болей в пояснице — ишиас при беременности. Подробнее о позвоночнике во время беременности.
Расходится лонное сочленение — кости, находящиеся спереди от мочевого пузыря и сверху от наружных половых органов. В норме расхождение составляет 0,5-0,6 см. При расхождении 1-2 см и более не рекомендуется рожать через естественные родовые пути, а поводится операция кесарева сечения.
Иммунная система
Практически у всех беременных физиологически снижается активность иммунитета. Происходит сложная перестройка, благодаря которой иммунная система «не видит» и не отторгает плод — «чужака» для организма матери. Считается, что такие изменения ведут к тому, что будущая мама становится уязвима для любой инфекции — вирусной, бактериальной, грибковой.
В настоящее время пока не установлены точные механизмы такой перестройки. Некоторые хронические заболевания, наоборот, могут затухать во время беременности — например, воспаление в органах малого таза (яичниках, маточных трубах).
При нормально протекающей беременности и удовлетворительном исходном состоянии здоровья будущая мама обычно хорошо переносит увеличившуюся нагрузку. При наличии хронических заболеваний либо неготовности организма женщины к вынашиванию, возможны осложнения в течение беременности и нарушения в развитии плода.
Принципы лечения раннего токсикоза
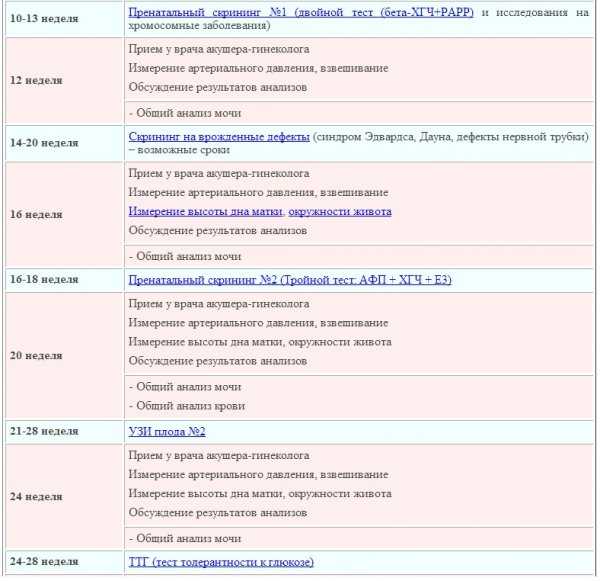
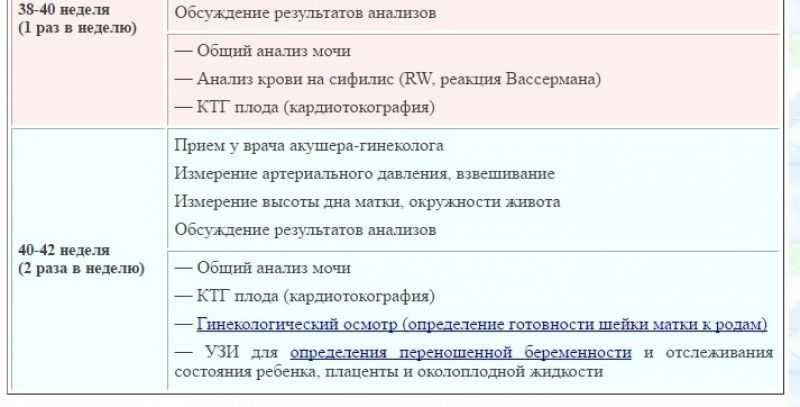
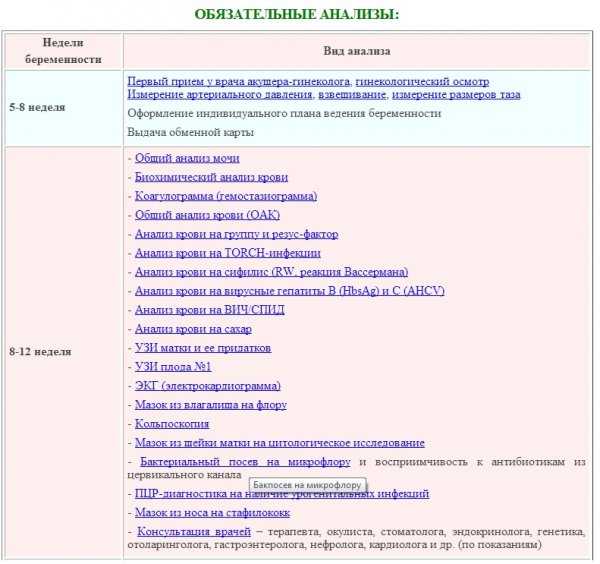
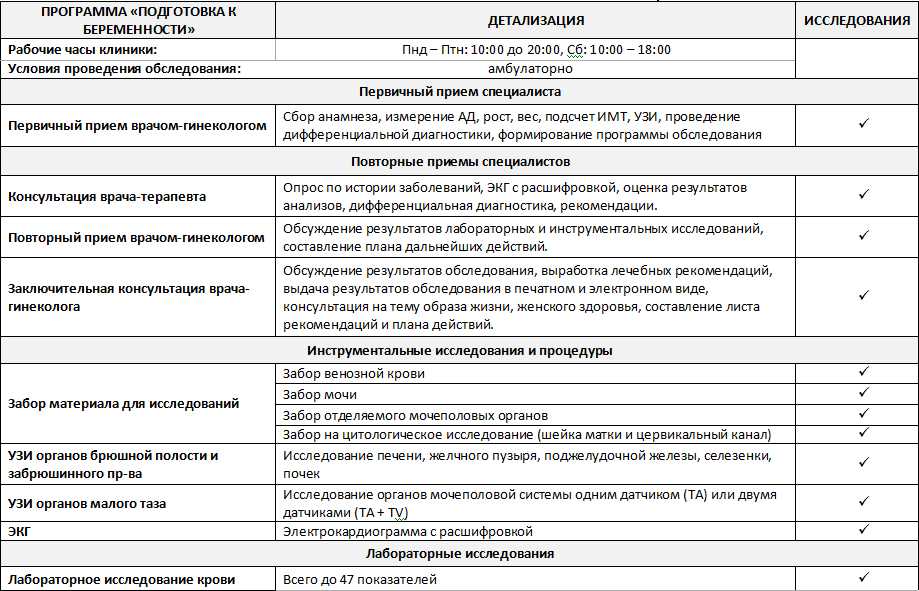
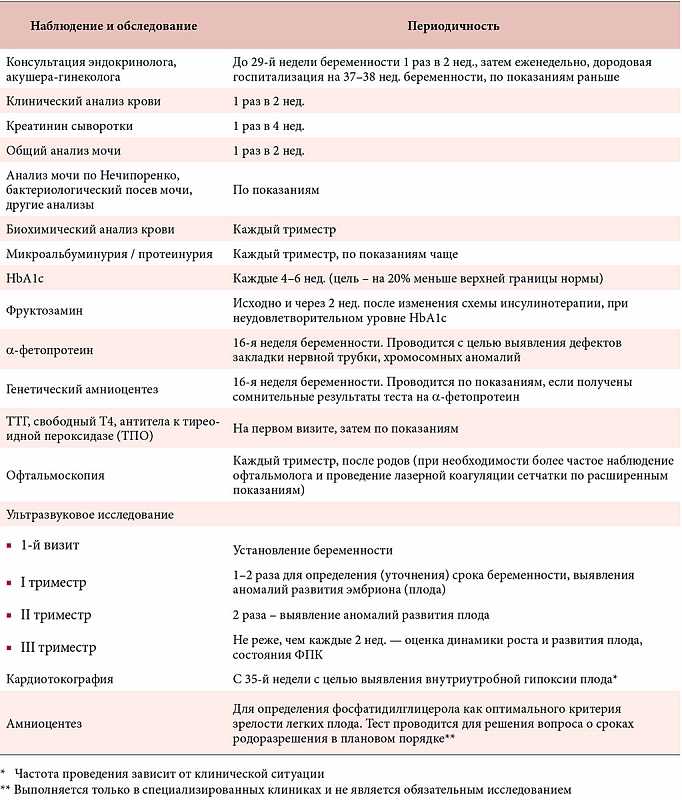
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия — вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
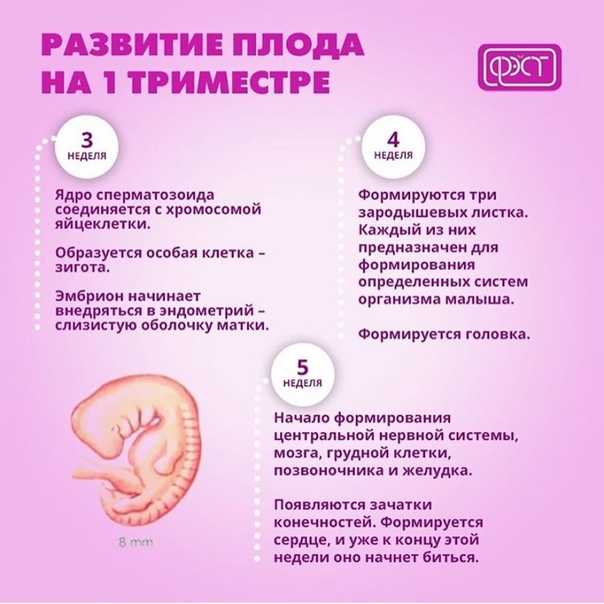
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
Первый год жизни
Первые осмотры начинаются в роддоме. Ребенку делают необходимые исследования сразу после рождения, чтобы убедиться, что он в порядке. Затем берут кровь на пять распространенных генетических заболеваний: фенилкетонурия, галактоземия, врожденный гипотиреоз, муковисцидоз и адреногенитальный синдром
Их важно обнаружить как можно раньше, чтобы сохранить здоровье малышу.
Следующий большой осмотр проводится в месяц.
Ортопед выявляет дисплазию тазобедренных суставов, врожденный вывих бедра, кривошею и косолапость. Их нужно обнаружить до того как ребенок начнет ползать и ходить, чтобы вовремя скорректировать.
Невролог смотрит, как ребенок реагирует на свет и звук, измеряет родничок и проверяет рефлексы — они должны соответствовать определенному периоду жизни, и оценивает развитие ребенка по возрасту.
Офтальмолог проверяет реакцию зрачков на свет и фиксацию взгляда с помощью яркого предмета, исключает врожденные пороки развития зрения: катаракту, глаукому и других.
Детский хирург смотрит на правильное развитие конечностей и строение половых органов, проверяет состояние пупочного кольца и нет ли грыжи или аномалий развития.
УЗИ сердца, живота, тазобедренных суставов и нейросонография проводятся, чтобы исключить пороки развития внутренних органов.ЭКГ делается, чтобы оценить работу сердца для исключения жизнеугрожающих аритмий или других патологий. Если исследования и осмотры показывают, что все в порядке, то дальше малыша до года осматривает только педиатр.
Кроме этого педиатр следит за темпами психомоторного развития малыша, которые индивидуальны, но нуждаются в регулярной оценки в установленные сроки.
Перед школой
В шесть—семь лет у ребенка начинается период первого вытяжения, когда ребенок быстро растет. Это повышает нагрузку на опорно-двигательную систему, поэтому нужно подготовить место для будущего первоклассника так, чтобы не портить осанку и уменьшить риск развития близорукости.
В этом возрасте ребенку предстоит осмотр множества специалистов: хирурга, оториноларинголога, офтальмолога, психиатра, невролога, а также гинеколога или уролога. Каждый врач делает заключение о готовности ребенка к школе и может дать рекомендации о том, как подготовить его к повышенным нагрузкам.
Важно пройти УЗИ органов брюшной полости, сердца и почек, а также записать ЭКГ и сдать анализы крови и мочи. Педиатр оценивает готовность ребенка к школе, в том числе определяет группу здоровья для занятий физкультурой.
Почему и как развиваются гестозы?
Медики выделяют множество причин для развития гестозов, но на сегодня точно не выяснено прямое влияние какого-либо одного конкретного фактора. В связи с этим было выдвинуто несколько теорий происхождения гестозов.
По одной из версий гестозы возникают как нарушение связи между корой головного мозга и подкорковыми образованиями, что вызывает нарушения тонуса сосудов и приводит к нарушениям кровообращения, подъему давления и проблемам в органах.
Другие специалисты придают важное значение в развитии гестозов нарушениям в гормональном обмене и влиянии его на жизненно важные органы. Также отводится роль и иммунологическим конфликтам между телом матери и плода, и как бы отторжению ребенка материнским организмом
Многие также уверены в роли наследственности в развитии гестоза. У большинства же ученых сформировалось мнение о том, что нет единого механизма в развитии гестоза, и происходит взаимодействие сразу нескольких факторов в развитии данной патологии.
При развитии гестоза происходит выраженный спазм мелких сосудов во всех органах и тканях, что приводит к расстройствам в их работе. Как результат спазма мелких сосудов происходит резкое повышение артериального давления. При гестозе также происходит повреждение внутренней стенки сосудов (эндотелия), что нарушает в нем образование особых веществ, которые помогают сосудам находиться в тонусе, и веществ, которые влияют на свертывание крови. В результате страдает кровообращение и вязкость крови, из-за чего также повышается давление и страдает работа почек. Страдает и питание плода, к нему притекает меньше крови, чем необходимо.
Сосуды становятся более проницаемыми для жидкости, и тогда жидкая часть плазмы крови уходит в ткани, что вызывает отеки. Почки не справляются с выведением лишней воды, начинают давать сбои, и пропускают белок в мочу. Потери белка только усиливают отеки. Все проблемы одна за другой в организме женщины нарастают как снежный ком, страдают мозг и все внутренние органы, возникают судороги. При судорогах и коме серьезно страдает плацента и плод.
Три года
В этом возрасте ребенок обычно идет в детский сад и для этого тоже проходит профилактический осмотр. Это нужно для определения группы детского сада, например, для возможного направления в логопедическую группу
Дети часто начинают болеть в детском саду из за увеличения вирусной нагрузки и стрессов, поэтому важно подготовиться к этому периоду.
Проводится осмотр невролога и оториноларинголога, также обязательны общий анализ крови и мочи.
По словам , физически развитый ребенок в этом возрасте уверенно бегает, прыгает, забирается по вертикальной лестнице, может кататься на трёхколесном велосипеде. Умеет самостоятельно раздеваться и одеваться с небольшой помощью взрослых.
Темпы развития у детей разные и зависят от множества факторов: наследственности, окружающей среды и скорости созревания мозга. Поэтому не стоит беспокоиться, если ребенок не укладывается в нормы, но при этом развивается в своем темпе. Но если в три года ребенок не говорит совсем или физически заметно отстает от сверстников, стоит обратиться к педиатру и неврологу за консультацией.
В любом возрасте
Регулярные осмотры и исследования помогают обнаружить большинство заболеваний или состояний, требующих лечения и коррекции. Но есть ситуации, когда нужно обратиться к врачу внепланово:
- постоянная жажда, частые мочеиспускания, потеря веса, слабость и головокружения. Могут быть признаками сахарного диабета или другого эндокринологического заболевания.
- частые переломы, разрывы связок и вывихи.
- синева носогубного треугольника или ногтей при любой физической нагрузке, медленный рост и малые прибавки в весе — это может быть признаком пропущенного врожденного порока сердца или аритмии.
- частый и длительный кашель, не связанный с инфекциями.
Даже если ребенка ничего не беспокоит, нужно ежегодно посещать стоматолога. Врач может обнаружить скрытый кариес или патологию прикуса, которыми лучше заняться до того как проблема проявится в полной степени. Кроме этого ежегодно нужно делать пробу Манту, а после 15 лет флюорограмму для профилактики туберкулеза, также нужно соблюдать национальный календарь прививок. После 18 лет тоже нужно будет следить за здоровьем, как это правильно делать взрослым, рассказываем в отдельной статье.
Консультации других специалистов — по показаниям
Например, кардиолога при наличии у вас заболеваний сердца и сосудов либо на основании жалоб, гастроэнтеролога — болезнях пищеварительной системы, инфекциониста — вирусном гепатите и так далее.
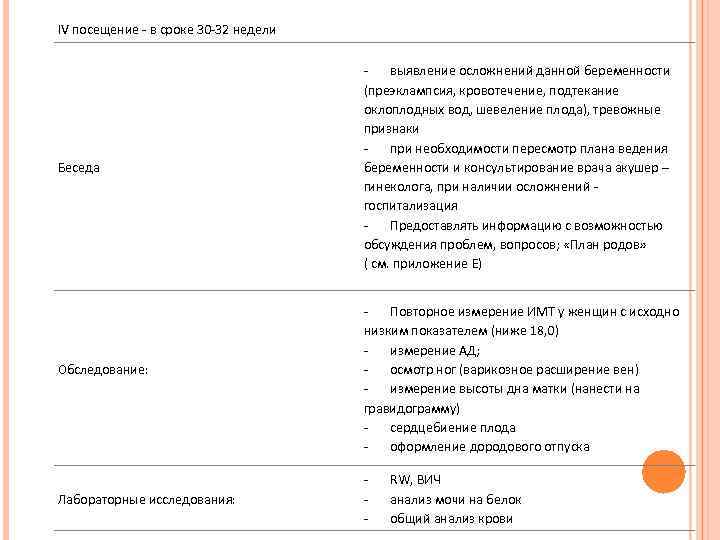
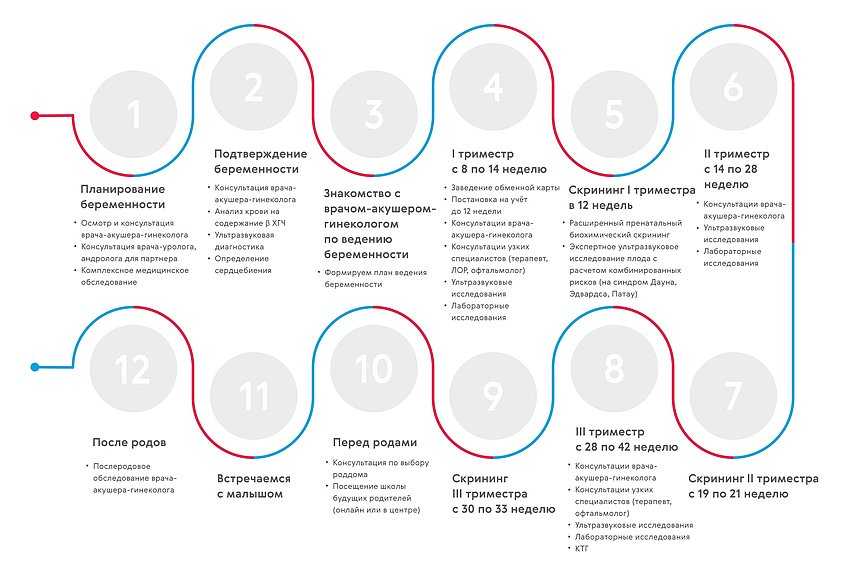
При необходимости проводится осмотр несколькими специалистами вместе (консилиум), которые решают как дальше вести беременность и роды.
В течение беременности нередко имеются «подводные камни», обходить которые вам помогают доктора. Поэтому старайтесь выполнять все врачебные предписания. Ведь вы несете ответственность не только за себя, но за маленькое чудо, временно «квартирующее» у вас в утробе.
В следующем материале — ответы на наиболее часто волнующие вопросы будущих мам: прием витаминов во время беременности, как распознать гипоксию плода и некоторые другие.
врач-ординатор детского отделения
фото: http://globallookpress.com/
5 фактов об эклампсии и преэклампсии
- Эклампсия — тяжелейшее заболевание, встречающееся только во время беременности. При этом заболевании артериальное давление достигает такого высокого уровня, что появляется угроза жизни матери и ребенка. Ему обычно предшествует состояние, которое называется преэклампсией (гестоз).
- Причины возникновения эклампсии и преэклампсии до конца не известны, что мешает ранней диагностике и профилактике этого заболевания.
- В настоящий момент предложена методика скрининга на раннюю и позднюю преэклампсию, что позволяет выделить женщин, входящих в группу риска.
- Аспирин в малых дозах снижает частоту возникновения преэклампсии и эклампии.
- Доза аспирина (75-150 мг в день) подбирается врачом индивидуально, с учетом всех факторов риска и данных предшествующих исследований.